
-
فرمان الہی
-
نماز کے اوقات
- ہفتہ 13؍ ذوالحجہ 1447ھ30 ؍ مئی 2026ء
- بانی: میرخلیل الرحمٰن
- گروپ چیف ایگزیکٹووایڈیٹرانچیف: میر شکیل الرحمٰن

 فرمان الہی
فرمان الہی
 نماز کے اوقات
نماز کے اوقات

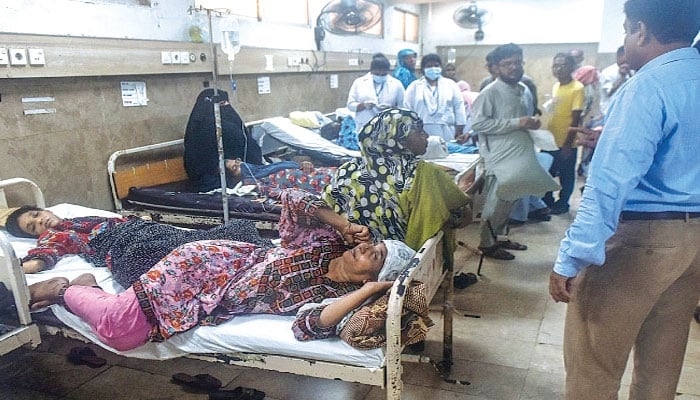
پاکستان کا آئین، صحت کو ایک بنیادی حق اور ریاستی ذمّے داری کے طور پر تسلیم کرتا ہے، مگر جب ہم ان آئینی اصولوں کو زمینی حقیقت کے ساتھ جوڑتے ہیں، تو ایک مختلف اور تشویش ناک تصویر سامنے آتی ہے۔ سرکاری دستاویزات کے مطابق مُلک بَھر میں 1696اسپتال اور 5434 بنیادی صحت یونٹس(بی ایچ یو) موجود ہیں۔
یہ تعداد پہلی نظر میں ایک وسیع نیٹ ورک کی عکّاسی کرتی ہے، لیکن جب ہم اسپتالوں میں بستروں کی تعداد دیکھتے ہیں، تو صُورتِ حال واضح ہو جاتی ہے۔ پاکستان کے اسپتالوں میں کُل ملا کر ایک لاکھ، بیس ہزار سے ڈیڑھ لاکھ تک بستر ہیں، جس کا مطلب یہ ہوا کہ ہر ڈیڑھ ہزار افراد کے لیے صرف ایک بستر دست یاب ہے۔ مارچ2026ء تک پاکستان میڈیکل اینڈ ڈینٹل کاؤنسل(پی ایم ڈی سی) میں رجسٹرڈ طبّی پیشہ وَر افراد کی کُل تعداد 386481 ہے، جن میں 342554ڈاکٹرز اور43927 ڈینٹسٹس شامل ہیں۔
تاہم، ان میں سے ہزاروں ڈاکٹرز بیرونِ مُلک کام کر رہے ہیں یا عملی طور پر غیر فعال ہیں، جس کی وجہ سے مُلک میں فعال ڈاکٹرز کی تعداد رجسٹریشن کے اعداد و شمار سے کہیں کم ہے، جب کہ یہ صُورتِ حال دیہات میں انتہائی تشویش ناک ہے، جہاں دس ہزار افراد پر ایک ڈاکٹر بھی میسّر نہیں۔ سرکاری ڈسپینسریز بند پڑی ہیں یا ان میں باقاعدہ ڈاکٹر ہی تعیّنات نہیں۔
نظامِ صحت میں ڈاکٹرز کے بعد نرسنگ اسٹاف ریڑھ کی ہڈی تصوّر کیا جاتا ہے، لیکن پاکستان میں نرسز کی تعداد بھی خاصی کم ہے۔ رجسٹرڈ نرسز کی کُل تعداد118402ہے اور یوں نرس اور ڈاکٹرز کا تناسب0.34:1 بنتا ہے، یعنی تقریباً ہر تین ڈاکٹرز کے مقابلے میں صرف ایک نرس۔ حالاں کہ عالمی ادارۂ صحت (ڈبلیو ایچ او) کے معیار کے مطابق نظامِ صحت کی بہتری کے لیے ڈاکٹر اور نرس کا تناسب کم از کم 1:2 ہونا چاہیے، یعنی ایک ڈاکٹر پر دو نرسز۔ آبادی کے تناسب سے دیکھا جائے، تو پاکستان میں ہر دس ہزار افراد کے لیے صرف5.2نرسز دست یاب ہیں۔
عالمی ادارۂ صحت نے پائے دار ترقّی کے اہداف کے تحت فی ہزار افراد پر کم از کم4.45 صحت کے کارکنان (ڈاکٹر، نرس اور مِڈوائف) کا ہونا لازمی قرار دیا ہے، لیکن پاکستان میں یہ مجموعی تعداد فی الوقت 1.9 سے 2.1 کے درمیان ہے، جو کہ طے شدہ عالمی معیار کے نصف سے بھی کم ہے۔ یہی وجہ ہے کہ پاکستان کے شعبۂ صحت پر مسلسل دباؤ بڑھ رہا ہے۔
کسی بھی مُلک میں نظامِ صحت کی مضبوطی کا انحصار اس پر خرچ کی جانے والی رقم پر ہوتا ہے، لیکن پاکستان اِس معاملے میں عالمی سطح پر انتہائی نیچے ہے۔ وزارتِ خزانہ اور پاکستان اکنامک سروے 2024، 25کے مطابق صحت پر اخراجات مجموعی قومی پیداوار (جی ڈی پی) کا محض 0.9 فی صد ہیں۔
یہ رقم رواں مالی سال کے لیے924.9ارب روپے ہے، مطلب فی کس سالانہ اخراجات صرف 38ڈالر ہیں۔اس کے برعکس، امریکا شعبۂ صحت پر اپنی جی ڈی پی کا18 فی صد خرچ کرتا ہے، جو فی کس سالانہ 15474 ڈالرز بنتا ہے۔ پڑوسی ممالک میں بھارت1.3 فی صد، ایران 2.6فی صد اور چین 2.9فی صد صحت پر خرچ کرتے ہیں، جب کہ عالمی ادارۂ صحت رُکن ممالک کے لیے تجویز کرتا ہے کہ وہ صحت پر جی ڈی پی کا کم از کم 5فی صد خرچ کریں۔
پاکستان دنیا کے اُن چند ممالک میں شامل ہے، جہاں پولیو وائرس (WPV1) ابھی تک مکمل طور پر ختم نہیں ہو سکا۔ 2025ء میں پولیو کے31کیسز رپورٹ ہوئے، جب کہ رواں برس مارچ 2026ء میں سندھ کے ضلع سجاول سے پہلا کیس سامنے آ چُکا ہے۔ ایسے میں ایک تشویش ناک خبر یہ ہے کہ پاکستان اِس وقت ذیابطیس کی شرح کے لحاظ سے بھی دنیا میں سرِفہرست آ چُکا ہے۔
انٹرنیشنل ذیابطیس فیڈریشن کے مطابق، پاکستان میں ذیابطیس کی شرح31.4 فی صد تک پہنچ چُکی ہے، جس کا مطلب ہوا کہ ہر تیسرا بالغ فرد اِس خاموش قاتل کا شکار ہے۔ تقریباً ساڑھے تین کروڑ افراد اِس مرض میں مبتلا ہیں، جب کہ دیگر کروڑوں افراد پِری ڈائی بیٹیز مرحلے پر کھڑے ہیں۔
سالانہ تقریباً33کلوگرام فی کس چینی کا استعمال، غیر صحت بخش طرزِ زندگی اور جسمانی سرگرمیوں کی کمی ہمیں اِس نہج پر لے آئی ہے، جہاں ایک طرف ہم پولیو جیسی بیماری کا آخری گڑھ ہیں، تو دوسری طرف شوگر جیسی میٹھی موت کا عالمی مرکز بنتے جا رہے ہیں۔دریں اثنا، پاکستان میں ملیریا کے ضمن میں بھی صُورتِ حال انتہائی تشویش ناک ہے۔
2022ء کے سیلاب کے بعد ملیریا کے کیسز میں پانچ گُنا اضافہ ہوا اور 2024ء تک سالانہ کیسز کی تعداد بیس لاکھ تک پہنچ گئی، جب کہ 2025ء کی بارشوں اور سیلاب نے یہ بوجھ مزید بڑھا دیا۔ ڈینگی بھی اِسی طرح پھیلا۔ گزشتہ برس کے سیلاب کے بعد مشتبہ ڈینگی کیسز میں اکتالیس اعشاریہ ایک فی صد اضافہ ہوا۔ پنجاب میں تین ہزار، نو سو سترہ کیسز رپورٹ ہوئے، جن میں راول پنڈی اور لاہور کے کیسز سرِفہرست رہے، جب کہ کراچی میں دو سو ساٹھ سے زائد کیسز سامنے آئے۔
ڈینگی ہیمرجک بخار جیسی جان لیوا صُورتِ حال بھی سامنے آئی، جب کہ ویکسین کے قومی پروگرام کی کمی اور غیر منصوبہ بند آبادکاری نے صُورتِ حال مزید خراب کی۔ اِن وبائی امراض کے علاوہ کووِڈ-19کے بعد طویل مدّتی کووِڈ بھی ایک نیا چیلنج بن کر اُبھرا۔ پاکستان میں متاثرہ افراد میں سے پینتیس سے چھیالیس فی صد طویل عرصے تک تھکاوٹ، سانس کی تکلیف اور دماغی دھند کا شکار رہے۔
فرنٹ لائن ڈاکٹرز اور ہیلتھ ورکرز میں ذہنی دباؤ کی شرح 75فی صد تک بتائی گئی، جب کہ ڈیپریشن اور بے چینی کی شرح 36سے 50فی صد کے درمیان ہے۔یہ تمام عوامل مل کر پاکستان کے پہلے سے کم زور نظامِ صحت پر ناقابلِ برداشت بوجھ ڈال رہے ہیں، جہاں ایک طرف قدرتی آفات، وبائی امراض کو جنم دے رہی ہیں، تو وہیں وسائل کی کمی اور پالیسیز میں خامیاں، صُورتِ حال کو مزید سنگین بنا رہی ہیں۔یہ تمام اعدادو شمار جب ہم زمینی حقائق سے ملاتے ہیں، تو تصویر مزید تاریک ہو جاتی ہے۔
لاہور کے جناح اسپتال، کراچی کے سِول اسپتال، راول پنڈی کے ہولی فیملی اسپتال وغیرہ میں مریضوں کی تعداد اِتنی زیادہ ہوتی ہے کہ ایک بستر پر دو، کبھی تین مریض لِٹانے پڑتے ہیں، حالاں کہ سرکاری اعداد و شمار میں یہ بستر تو ایک ہی شمار ہوتا ہے۔
یہاں تک کہ کبھی کبھار تو مریض کو مکمل صحت یابی سے پہلے ہی ڈسچارج کر دیا جاتا ہے تاکہ بستر خالی ہو سکے۔’’عالمی یومِ صحت‘‘ جیسے مواقع پر ،جب پوری دنیا شعبۂ صحت میں بہتری کی باتیں کرتی ہے، پاکستان کو بھی اپنے گریبان میں اندر جھانکنے کی ضرورت ہے۔
کیا بڑھتی آبادی کے لیے ڈیڑھ لاکھ بستر کافی ہیں، کیا تین ڈاکٹرز پر ایک نرس کا تناسب مریضوں کے لیے کافی ہے اور کیا جی ڈی پی کا0.9 فی صد صحت کا بحران روک سکتا ہے؟ جب تک اِن سوالات کے جوابات زمینی حقائق سے ہم آہنگ نہیں ہوتے، تب تک پاکستان کا ہر شہری نظامِ صحت سے متعلق تشویش و پریشانی کا شکار رہے گا۔
پاکستان میں میڈیکل تعلیم کا نظام بھی ایک عجیب تضاد کا شکار ہے، جہاں 140,000سے زائد امیدوار ہر سال ایم ڈی کیٹ میں شرکت کرتے ہیں، جب کہ دست یاب نشستوں کی تعداد صرف22,000ہے۔ اس کا مطلب ہے کہ85فی صد سے زائد باصلاحیت طلبہ محض نشستوں کی کمی کی وجہ سے ڈاکٹر بننے کے خواب کی تعبیر سے محروم رہ جاتے ہیں۔ میڈیکل کالجز میں داخلہ لینے والوں میں70 سے 80فی صد لڑکیاں ہوتی ہیں۔
کراچی میں تو لڑکیوں کی تعداد لڑکوں سے تین گُنا زیادہ ہے۔ تاہم، ان میں سے35سے50فی صد خواتین ڈاکٹرز گریجویشن کے بعد ہاؤس جاب مکمل نہیں کرتیں یا پھر شادی کے بعد عملی طور پر اِس پیشے سے الگ ہو جاتی ہیں۔ اِس رجحان کو’’ڈاکٹر برائیڈ‘‘ کہا جاتا ہے، جہاں میڈیکل کی ڈگری محض سماجی حیثیت کے طور پر استعمال کی جاتی ہے۔
اس کی وجہ سے نہ صرف اُن باصلاحیت لڑکوں کا حق مارا جاتا ہے، جو واقعی ڈاکٹر بننا چاہتے تھے، بلکہ ریاست کو بھی بھاری نقصان اُٹھانا پڑتا ہے۔ واضح رہے، سرکاری میڈیکل کالجز میں ایک طالبِ علم پر حکومت25000 ڈالرز سے زائد خرچ کرتی ہے، جب کہ فیس صرف 1000 ڈالر وصول کی جاتی ہے۔ اُدھر نجی میڈیکل کالجز کی فیسز عام طلبہ کی پہنچ سے باہر ہو چُکی ہیں۔
پی ایم ڈی سی نے سالانہ فیس کی حد18 لاکھ90 ہزار روپے مقرّر کی ہے، لیکن کئی کالجز25 سے40 لاکھ روپے تک وصول کر رہے ہیں۔ اس کے باوجود، مُلک بَھر میں800 سے زائد نشستیں خالی پڑی ہیں۔ دوسری طرف گزشتہ سال4000سے زائد ڈاکٹرز بیرونِ مُلک جا چکے ہیں۔ ڈاکٹرز اور مریضوں کا تناسب1000 افراد پر صرف1.1 ڈاکٹر ہے، جو عالمی ادارۂ صحت کے معیار سے نصف ہے۔
ماہرین کے مطابق پاکستان میں صحت کے مسائل کا ایک بڑا سبب پانی کا معیار بھی ہے۔ وفاقی وزیرِ صحت کے مطابق مُلک میں70فی صد بیماریاں آلودہ پانی سے مشروط ہیں اور سندھ کے دیہی علاقوں میں90 فی صد سے زائد گھرانے غیر محفوظ زمینی پانی پر انحصار کرتے ہیں۔ ہر سال پانچ سال سے کم عُمر تقریباً 53 ہزار بچّے صرف دستوں کی وجہ سے ہلاک ہوجاتے ہیں۔
ماہرین کا کہنا ہے کہ صاف پانی کی فراہمی سے اسپتالوں کا بوجھ 70 فی صد تک کم کیا جا سکتا ہے۔ علاوہ ازیں، پاکستان میں ذہنی صحت کے شعبے پر توجّہ بڑھانے کی ضرورت ہے کہ یہاں ہر3,60,000افراد پر صرف ایک ماہرِ نفسیات (سائیکاٹرسٹ) ہے، جب کہ عالمی ادارۂ صحت کا معیار ایک ڈاکٹر، فی ایک لاکھ افراد ہے۔
ذہنی امراض میں مبتلا90 فی صد پاکستانیوں کو پیشہ ورانہ مدد تک رسائی حاصل نہیں۔ اِس شعبے پر صحت کے کُل بجٹ کا 0.5 فی صد سے بھی کم خرچ کیا جاتا ہے۔2024ء میں ریگولیٹری پالیسی میں تبدیلی کے بعد ادویہ کی قیمتوں میں اضافہ ریکارڈ کیا گیا۔ حکومت کے مطابق، اوسطاً32 فی صد اضافہ ہوا، جب کہ فارما کمپنیز اسے15 فی صد قرار دیتی ہیں۔ اس پالیسی کا ایک پہلو یہ بھی ہے کہ پچاس سے زائد جان بچانے والی ادویہ (جیسے انسولین اور سرطان کی دوا) جو پہلے مارکیٹ میں دست یاب نہیں تھیں، مریضوں کو ملنے لگی ہیں۔
نظامِ صحت میں ایک بڑا مسئلہ سینئر ڈاکٹرز کا طویل عرصے سے اپنے عُہدوں پر جمے رہنا بھی ہے۔ مختلف شعبوں میں کام کرنے والے سینئر ڈاکٹرز اکثر پالیسیز اپنی مرضی کے مطابق ڈھالتے ہیں، جس کی وجہ سے نوجوان ڈاکٹرز کو ترقّی کے مواقع نہیں مل پاتے۔ ماہرین کا کہنا ہے کہ جب تک نوجوان ڈاکٹرز کو فیصلہ سازی میں شامل نہیں کیا جائے گا اور اُنہیں ذمّے داریاں نہیں دی جائیں گی، نظام میں حقیقی بہتری ممکن نہیں۔
نیز، سرکاری اسپتالوں میں کام کرنے والے ڈاکٹرز کی نجی پریکٹس پر زیادہ توجّہ بھی ایک مسئلہ ہے۔ اکثر مریض پرائیویٹ کلینک بھیج دیئے جاتے ہیں، جس سے غریب مریض علاج سے محروم رہ جاتے ہیں۔ راول پنڈی کے27بنیادی صحت یونٹس (بی ایچ یوز) کو آؤٹ سورس کر کے نجی انتظامیہ کے تحت چلایا جا رہا ہے۔ عوام میں خدشہ پایا جاتا ہے کہ نج کاری کے بڑھتے رجحان سے مفت علاج متاثر ہوگا، جب کہ ادویہ اور ٹیسٹس کے اخراجات بھی عام آدمی کی پہنچ سے باہر ہو جائیں گے۔
اِن تمام مسائل کے باوجود پاکستان کے شعبۂ صحت میں حالیہ برسوں میں کچھ مثبت اقدامات بھی دیکھنے کو ملے ہیں۔ وفاقی حکومت نے جنوری 2026ء میں اسلام آباد، آزاد کشمیر اور گلگت بلتستان کے ایک کروڑ شہریوں کے لیے صحت کارڈ دوبارہ شروع کیا، جس کے تحت اسپتال میں داخلے پر مفت علاج فراہم کیا جا رہا ہے۔ اسلام آباد میں بارہ سو بستروں کا جدید ترین جناح میڈیکل کمپلیکس زیرِ تعمیر ہے، جہاں دل، گردوں اور سرطان جیسے پیچیدہ امراض کا مفت علاج ہوگا۔
حکومت نے ہیپاٹائٹس-سی سے متعلق اڑسٹھ ارب روپے کا ایک پروگرام شروع کیا ہے، جس کا ہدف 2030ء تک اِس مرض کو جڑ سے اُکھاڑ پھینکنا ہے۔ پنجاب حکومت نے بھی کئی انقلابی منصوبے شروع کیے ہیں۔ پاکستان کی تاریخ میں پہلی بار ایئر ایمبولینس سروس کا آغاز کیا گیا تاکہ دور دراز علاقوں سے مریضوں کو فوری طور پر بڑے اسپتالوں تک پہنچایا جا سکے۔
ایک ہزار سے زائد موبائل کلینک (کلینک آن ویلز) روزانہ پینتالیس ہزار مریضوں کو اُن کے گھر کے قریب مفت چیک اپ کی سہولت اور ادویہ فراہم کر رہے ہیں۔ عالمی ادارۂ صحت نے فروری 2026ء میں پاکستان کے ساتھ ایک تاریخی معاہدہ کیا، جس کے تحت بچّوں کے کینسر کی علاج کی ادویہ مفت فراہم کی جائیں گی۔صحت کی انشورنس کی سہولت مختلف صوبوں میں مختلف مراحل سے گزر رہی ہے۔ جنوری 2026ء میں وفاقی حکومت نے اسلام آباد، آزاد کشمیر اور گلگت بلتستان کے لیے صحت کارڈ دوبارہ شروع کیا، جس کے تحت ایک کروڑ افراد کو مفت علاج کی سہولت فراہم کرنے کا اعلان کیا گیا۔
پنجاب میں جون2025 ء سے سرکاری اسپتالوں میں یہ پروگرام بند کر دیا گیا، جب کہ پرائیویٹ اسپتالوں میں یہ سہولت موجود ہے، جہاں کئی طبّی خدمات پر50 فی صد تک مشترکہ اخراجات (کوپے) کا نفاذ کیا گیا ہے۔ اِس طرح مختلف صوبوں میں شہریوں کو صحت کی سہولتوں تک رسائی کے مختلف ماڈلز میسّر ہیں۔غیر قانونی طبّی مراکز کے خلاف مسلسل کارروائیاں ہو رہی ہیں۔
پنجاب ہیلتھ کیئر کمیشن نے صرف جنوری 2026 میں 692غیر قانونی کلینک سِیل کیے۔ سندھ میں2025ء کے دوران2,100 سے زائد جعلی طبّی مراکز بند کیے گئے۔پاکستان کڈنی اینڈ لیور انسٹی ٹیوٹ (پی کے ایل آئی) نے نومبر2025 ء میں ایک ہزار کام یاب لیور ٹرانس پلانٹ کا سنگِ میل عبور کیا۔ اِس سے پہلے پاکستان میں لیور ٹرانس پلانٹ کے لیے ہر سال500 مریض بھارت جاتے تھے، جہاں انہیں70000 سے ڈیڑھ لاکھ ڈالرز تک خرچ کرنے پڑتے تھے۔ اب پی کے ایل آئی میں80 فی صد مریض یہ علاج مفت حاصل کر رہے ہیں۔
یہ تمام اقدامات یقیناً قابلِ تحسین ہیں اور حکومت کی صحت کے شعبے میں بہتری کی کوششیں ظاہر کرتے ہیں، مگر حقیقت یہ ہے کہ یہ ابھی ناکافی ہیں۔ جب تک مُلک کے ہر گاؤں میں صحت کی بنیادی سہولت نہیں پہنچتی، ہر شہری کو صاف پانی میسّر نہیں آتا، ڈاکٹرز اور نرسز کو اُن کی محنت کا مناسب معاوضہ نہیں ملتا، تب تک پاکستان کا نظامِ صحت کام یاب نہیں کہلا سکتا۔ ضرورت اِس امر کی ہے کہ اِن اقدامات کو نہ صرف وسعت دی جائے بلکہ نظام میں شفافیت اور میرٹ بھی یقینی بنایا جائے تاکہ عام آدمی کو حقیقی ریلیف مل سکے۔