
-
فرمان الہی
-
نماز کے اوقات
- ہفتہ 13؍ ذوالحجہ 1447ھ30 ؍ مئی 2026ء
- بانی: میرخلیل الرحمٰن
- گروپ چیف ایگزیکٹووایڈیٹرانچیف: میر شکیل الرحمٰن

 فرمان الہی
فرمان الہی
 نماز کے اوقات
نماز کے اوقات

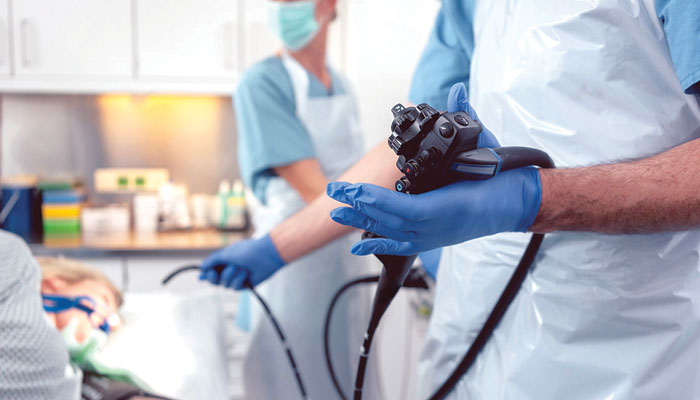
سِول اسپتال، حیدرآباد کی گیسٹرو او پی ڈی نمبر26میں صبح سویرے ہی سے مریضوں کا رش لگ جاتا ہے، جن کی اکثریت نظامِ ہاضمہ کی خرابی سے دوچار ہوتی ہے۔ ڈاکٹرز طبّی معائنے کے بعد اُنھیں اینڈو اسکوپی کا مشورہ دیتے ہیں، مگر زیادہ تر مریض اینڈو اسکوپی کروانے سے گھبراتے ہیں اور صاف منع کردیتے ہیں، حالاں کہ اینڈو اسکوپی میں کسی پریشانی یا گھبراہٹ کی ضرورت نہیں ہوتی کہ پوری دنیا میں یہ طریقۂ کار اپنایا جا رہا ہے اور مریض اِس سے کسی بھی طرح متاثر ہوئے بغیر معمول کی زندگی بسر کرتے ہیں۔دراصل ہمارے یہاں اینڈو اسکوپی سے متعلق غلط معلومات عام ہیں اور شعور و آگہی کا بھی فقدان ہے، اسی سبب مریض اِس طریقۂ علاج سے اپنے طبّی معائنے پر آمادہ نہیں ہوتے۔
واضح رہے، عمومی طور پر معدے اور جگر کی بیماریوں کی تشخیص کے لیے اینڈو اسکوپی کی جاتی ہے۔ یہ ایک اہم اور ضروری ڈائگنوسٹک ٹیسٹ/پروسیجر ہے، جس کے ذریعے ماہر ڈاکٹر جسم کے اندرونی اعضاء کا بصری (Visual) معائنہ کرتے ہیں۔ اِس عمل میں استعمال ہونے والا منفرد آلہ ’’گیسٹرواسکوپ‘‘یا’’اینڈو اسکوپ‘‘ کہلاتا ہے، جو تقریباً 60سینٹی میٹر لمبی، پتلی ایک مخصوص لچک دار ٹیوب ہوتی ہے، جس کے آخری سرے پر ایک کیمرا اور لائٹ(روشنی) نصب ہوتی ہے اور اِس ٹیوب نُما آلے کو مریضوں کے منہ میں داخل کرکے نظامِ انہضام(Digestive System)کا تفصیلی معائنہ کیا جاتا ہے۔
گیسٹرو اسکوپ کی پوری ایک تاریخ ہے۔ 1868ءمیں Doctor Adolf Kussmaul نے دنیا کا سب سے پہلا تلوار نُما گیسٹرو اسکوپ ایجاد کیا، جس کی لمبائی 47سینٹی میٹر تھی اور اِس آلے کو پہلی مرتبہ انسانی معدے میں کام یابی سے داخل کیا گیا۔
پھر1881ءمیں Johann Von Mikuliez نے پہلا راڈ نُما گیسٹرواسکوپ بنایا۔ اس کے بعد 1932ء میں Rudolf Schindler نے لچک دار ٹیوب نُما گیسٹرواسکوپ تیار کیا۔ بعدازاں، 1960ء کی دہائی میں Basil Hirschowtz نے گیسٹرو اسکوپ میں گلاس فائبر کا استعمال کیا، جس کی مدد سے معدے کے اندرونی حصّوں کا براہِ راست مشاہدہ ممکن ہوگیا۔
اس کے بعد 1970ءمیں Eugen Dimagon نے الٹرا ساؤنڈ گیسٹرواسکوپ تیار کیا، جس سے نطامِ ہاضمہ میں موجود نقائص اور زخم کی تشخیص ممکن ہوئی۔ نومبر2002ء میں گیسٹرو اسکوپ کی دنیا میں ایک طرح سے انقلاب آگیا، جب اِس ٹیوب نُما آلے کو ٹی وی اسکرین سے منسلک کردیا گیا۔
اِس ٹیکنالوجی کو’’HDTV‘‘ کہتے ہیں، جس کی بدولت انسانی جسم کے اندرونی اعضاء کی ویڈیو کا حصول ممکن ہوگیا اور بیماری کی تشخیص تقریباً ممکن ہوگئی۔ آج ویڈیو کیپسول اینڈو اسکوپی بھی متعارف ہوچُکی ہے، جس سے نظامِ انہضام میں پوشیدہ خون کے رساؤ کا سراغ بھی لگ جاتا ہے۔ہنوز اینڈو اسکوپی کے شعبے میں نت نئی جدّتوں، ایجادات کا سلسلہ جاری ہے اور یہ سلسلہ کہاں جا کر رُکتا ہے، کچھ نہیں کہا جاسکتا۔
بلاشبہ، اینڈو اسکوپی ایک محفوظ ڈائگنوسٹک پروسیجر ہے، تاہم اس ضمن میں مہارت کا ہونا لازم ہے، وگرنہ طبّی پیچیدگیوں کے امکانات بڑھ جاتے ہیں۔یہ ٹیسٹ عموماً اُن افراد کو تجویز کیا جاتا ہے، جو نظامِ ہاضمہ کی بیماریوں میں مبتلا ہوتے ہیں۔
سینے کی جلن، معدے کے درد، تیزابیت، کالے پاخانے آنے، قے میں خون کی آمیزش، نگلنے میں دشواری، شدید اُلٹیوں، خون کی کمی، بغیر کسی ظاہری وجہ کے وزن میں کمی، سوکھے پن کی شکایت، غذائی نالی، معدے یا آنت کے کینسر کے خدشات کے پیشِ نظر اینڈو اسکوپی تجویز کی جاتی ہے۔
جو اینڈو اسکوپی منہ کے ذریعے کی جاتی ہے، اُسے’’Upper GI Endoscopy ‘‘(EGD)کہتے ہیں، جب کہ جو مقعد(Anus) کے راستے کی جاتی ہے، اُسے ’’Lower GI Endoscopy ‘‘کہتے ہیں، یہ اُن افراد کو تجویز کی جاتی ہے، جو دائمی قبض، پرانی پیچش، مقعد سے خون کے اخراج، آنتوں کے ٹی بی، دائمی دست، اسہال اور گندم کی الرجی وغیرہ کی شکایت میں مبتلا ہوں۔ نیز، بڑی آنت کے سرطان کی تشخیص بھی اسی ذریعے سے ممکن ہے۔
عموماً اینڈو اسکوپی کو ایک محفوظ پروسیجر تصوّر کیا جاتا ہے، لہٰذا اِس ضمن میں معالج کا مشورہ نظر انداز کرنا مناسب نہیں، کیوں کہ اِس ٹیسٹ کی بدولت نظامِ ہاضمہ کے پیچیدہ امراض سے متعلق معلوم ہوجاتا ہے اور پھر اُن کا بروقت علاج بھی کیا جاسکتا ہے۔
اِسی حوالے سے ہمارے کنسلٹنٹ، ڈاکٹر نند لال سیرانی نے ایک واقعہ سُنایا کہ’’میرے پاس جگر کے عارضے میں مبتلا مریض آیا، تو مَیں نے اُسے اینڈو اسکوپی کا مشورہ دیا، مگر وہ نہ مانا۔ وہ بضد تھا کہ بھارت جا کر ہی اینڈو اسکوپی کروائے گا۔خیر، وہ بھارت کے ایک معروف اسپتال پہنچ گیا، مگر وہاں جاکے اُسے خون کی اُلٹیاں شروع ہوگئیں۔
تب یہ صُورتِ حال دیکھتے ہوئے ڈاکٹرز نے اُسے کہا کہ’’کاش! آپ پہلے ہی اینڈو اسکوپی کروا لیتے، تو ہم آپ کا جگر ٹرانس پلانٹ کردیتے۔‘‘ یوں محض ایک سادہ سا ٹیسٹ نہ کروانے کے سبب اُس کا لیور ٹرانس پلانٹ نہ ہوسکا۔‘‘ یہ واقعہ تحریر کرنے کا مقصد یہ ہے کہ اپنے ڈاکٹرز کے مشوروں اور ہدایات کو ہرگز نظر انداز نہ کریں کہ وہ کسی بھی مریض کو بہت سوچ سمجھ کر ہی اینڈو اسکوپی کا مشورہ دیتے ہیں۔
اِس کے ذریعے ہم صرف نظامِ ہاضمہ ہی کا ٹیسٹ نہیں کرتے، بلکہ معدے اور جگر کے امراض کا علاج بھی کرتے ہیں۔ جگر کے عارضے میں مبتلا مریضوں کی غذائی نالی میں موجود خون کی شریانیں پھول جاتی ہیں، اگر اِس مرحلے پر ان پھولی ہوئی شریانوں میں اینڈوسکوپی کے ذریعے ربڑ بینڈ(Band Ligation) کردیں، تو خون کے اخراج کو شروع ہونے سے پہلے ہی کنٹرول کیا جاسکتا ہے کہ بینڈ لائگیشن کے بعد مریض، جگر کی پیوند کاری کے قابل ہوجاتے ہیں۔
یاد رکھیے، اگر جگر کے امراض میں ہلکا یا معمولی سا بھی خون، قے میں آجائے، جسے طبّی اصطلاح میں Index Bleeding کہا جاتا ہے، تو یہ خطرے کی گھنٹی ہے، جسے ہرگز نظر انداز نہ کریں اور فوری طور پر اپنے معالج سے رابطہ کریں۔ جلد از جلد فرسٹ ایڈ لیں، ورنہ خون کی اُلٹیاں بھی شروع ہوسکتی ہیں اور اگر کوئی ماہر ڈاکٹر، انڈیکس بلیڈنگ کے مرحلے ہی پر اینڈو اسکوپی کے ذریعے خون کی شریانوں میں انجیکشن لگادے، تو خون کا رساؤ بند ہوجاتا ہے۔
ہم اِس مرحلے پر مریض کو جگر کی پیوند کاری کا مشورہ دیتے ہیں، جب کہ اینڈو اسکوپی کے ذریعے خوراک کی بند نالی میں جالی لگا کر اُسے کھول دیتے ہیں۔ پھر پتّے کی پتھری اگر خدانخواستہ جگر کی نالی میں پھنس جائے، جسے ’’Choledocholithiasis‘‘ کہتے ہیں، تو اس صُورت میں مریض کو شدید نوعیت کا یرقان ہو سکتا ہے اور مریض پیلا زرد پڑ جاتا ہے۔ اِس یرقان کو ’’Obstructive Jaundice‘‘ کہتے ہیں۔
اِس خطرناک پتھری کو بھی بغیر آپریشن اینڈو اسکوپی کی مشین سے نکال باہر کردیا جاتا ہے۔ اس لائف سیونگ پروسیجر کو’’ ERCP ‘‘کہا جاتا ہے، جس کے بعد مریض تیزی سے صحت یاب ہوجاتے ہیں۔ بچّے حادثاتی طور پر سکّے نگل لیتے ہیں یا کھانا کھاتے وقت مچھلی کا کانٹا حلق میں پھنس جاتا ہے، جسے فارن باڈی کہتے ہیں، تو اِن اشیاء کو بھی اینڈو اسکوپی کے ذریعے باہر نکال دیا جاتا ہے۔
اسی طرح خونی بواسیر(Piles) کا بھی بغیر آپریشن اینڈو اسکوپی کے ذریعے علاج کیا جاتا ہے۔ والدین، بچّوں میں پاخانے کے راستے خون آنے، پیٹ میں درد اور کم زوری کی شکایت کرتے ہیں، تو اِن بچّوں کی کولونو اسکوپی (Colonoscopy) کی جاتی ہے، جس سے Polyps (گانٹھوں) کی نشان دہی ہوجاتی ہے اور جنہیں بغیر آپریشن، اینڈو اسکوپی ہی کے ذریعے باہر نکال دیا جاتا ہے۔ اِس پروسیجر کو’’ Poly Pectomy‘‘کہتے ہیں۔ یاد رہے، یہ گانٹھیں آگے چل کر بڑی آنت کے کینسر کا سبب بھی بن سکتی ہیں۔
اینڈو اسکوپی ایک آؤٹ ڈور پروسیجر ہے، جس میں عموماً مریض کو اسپتال میں داخل کرنے کی ضرورت پیش نہیں آتی۔ مریض کو اینڈو اسکوپی کے پورے طریقۂ کار سے متعلق آگاہ کیا جاتا ہے اور اُس کی رضا مندی کے بغیر یہ عمل نہیں کیا جاتا۔ یہ عمل عام طور پر خالی پیٹ ہوتا ہے اور مریض کو معائنے کے روم میں اینڈو اسکوپی ٹیبل پر بائیں کروٹ لِٹا دیا جاتا ہے اور اِس طرح ہم اینڈو اسکوپی کے ذریعے خوراک کی نالی، معدے اور چھوٹی آنت کو دیکھ سکتے ہیں۔
گیسٹرو اسکوپ کو ماؤتھ پیس(Mouth piece) کے ذریعے مریض کے منہ میں داخل کیا جاتا ہے۔ مریض یہ اینڈو اسکوپ آہستہ آہستہ حلق سے نگلتا ہے۔ حلق کو پہلے ہی اسپرے کے ذریعے سُن کر دیا جاتا ہے تاکہ پروسیجر کے دوران مریض کو تکلیف یا کسی پریشانی کا سامنا نہ ہو اور ٹیسٹ عُمدگی سے ہو جائے۔ اینڈو اسکوپی کے دَوران اعضاء میں کینسر کے شبہات نظر آتے ہیں، تو ٹشوز کی بائیوآپسی لے کر اُنھیں جانچ پڑتال کے لیے لیبارٹری بھیج دیا جاتا ہے۔
اینڈو اسکوپی میں استعمال ہونے والے آلات مکمل طور پر اسٹرلائز ہوتے ہیں تاکہ مریض کسی بھی قسم کے انفیکشن سے محفوظ رہ سکیں، جب کہ پروسیجر کے چار سے چھے گھنٹے بعد مریض گھر جاسکتا ہے اور ڈاکٹر کی ہدایات کے مطابق روز مرّہ امور بھی شروع کرسکتا ہے۔ الحمدللہ، سِول اسپتال، حیدرآباد کا اینڈو اسکوپی یونٹ راؤنڈ چوبیس گھنٹے مریضوں کو مفت اور معیاری اینڈو اسکوپی لائف سیونگ پروسیجرز کی سہولت فراہم کر رہا ہے۔
شیخ زید اسپتال، لاہور کے نام وَر، عالمی شہرت یافتہ گیسٹروانٹرولوجسٹ، پروفیسر انوار احمد خان کے ہونہار شاگرد، ایسوسی ایٹ پروفیسر، سربراہ گیسڑو ڈپارٹمنٹ، ڈاکٹر اکرم باجوہ کی کوششوں اور کاوشوں سے 2020ء میں سِول اسپتال، حیدرآباد میں اینڈو اسکوپی یونٹ قائم ہوا، جو اِس منہگائی کے دَور میں مریضوں کے لیے کسی نعمتِ غیر مترقبہ سے کم نہیں۔
ضرورت اِس امر کی ہے کہ حکومت ترجیحی بنیادوں پر سرکاری اسپتالوں میں اینڈو اسکوپی یونٹس قائم کرے۔ پی پی ایچ آئی کے تحت چلنے والے اسپتالوں میں بھی اینڈو اسکوپی یونٹس بنائے جائیں تاکہ مریضوں کو قریبی اسپتالوں میں یہ سہولت دست یاب ہو سکے اور وہ سفری مشکلات، مالی بوجھ سے بچ سکیں۔
واضح رہے، صوبہ سندھ میں جگر اور معدے کے امراض میں تیزی سے اضافہ ہو رہا ہے، تو اِس صُورتِ حال کے پیشِ نظر ڈسٹرکٹ ہیڈکوارٹرز اسپتالوں میں اینڈو اسکوپی یونٹس کا قیام وقت کی ایک اہم ضرورت ہے۔ نیز، لمس (LUHMS) جام شورو/حیدرآباد میں بھی ایم ڈی گیسٹرولوجی پروگرام شروع کیا جائے تاکہ جگر و معدے کے ماہرین کی کمی پوری کی جاسکے۔ (مضمون نگار، سِول اسپتال حیدرآباد کے شعبہ گیسٹرو انٹرولوجی سے بطور چیف میڈیکل آفیسر منسلک ہیں)